Enfermedad periodontal
 Las enfermedades periodontales comprenden un conjunto de circunstancias que afectan a cualquier órgano del periodonto, es decir, es un proceso inflamatorio de las encías que ocasiona daños en los tejidos de los dientes. El tratamiento consiste sobre todo en el control de los factores de riesgo, y en casos severos una cirugía periodontal, cuyo objetivo primordial no es la curación, sino la exéresis de las lesiones, por la cual se garantizará un buen mantenimiento posterior del periodonto ante los factores etiológicos.
Las enfermedades periodontales comprenden un conjunto de circunstancias que afectan a cualquier órgano del periodonto, es decir, es un proceso inflamatorio de las encías que ocasiona daños en los tejidos de los dientes. El tratamiento consiste sobre todo en el control de los factores de riesgo, y en casos severos una cirugía periodontal, cuyo objetivo primordial no es la curación, sino la exéresis de las lesiones, por la cual se garantizará un buen mantenimiento posterior del periodonto ante los factores etiológicos.
Conceptos básicos:
Enfermedad periodontal es la forma simple para referirse a cualquier tipo de periodontitis. Las periodontitis son la causa más frecuente de pérdida de dientes o extracción de piezas dentarias en sujetos mayores de treinta y cinco años. Hasta el 80% de las exodoncias en estos pacientes se relacionan con este problema. La enfermedad periodontal está constituida por un grupo de cuadros clínicos de etiología infecciosa que producen lesiones inflamatorias con una elevada capacidad destructiva local y potencial daño sistémico.
Existen diversos factores de riesgo que inducen y favorecen enfermedades periodontales, como son: los agentes irritantes locales -bien sean químicos o mecánicos-, el biofilm microbiano o la placa dental, el sarro o cálculo dental, restauraciones desajustadas o materiales porosos de restauración, desechos alimenticios y la respiración bucal. Estos factores influyen de forma distinta en cada individuo, dependiendo de factores generales y disfuncionales, como por ejemplo el bruxismo, los traumatismos oclusales, las malposiciones, la ausencia de piezas y la masticación unilateral. La encía responde a estos irritantes mediante una inflamación, provocando una hiperemia que aporta sustancias nutritivas, leucocitos y oxígeno, y que provoca cambios de color, forma y textura del tejido gingival.
Las enfermedades periodontales es en gran medida una respuesta inmune a las bacterias del biofilm microbiano por lo que la vitamina D estimula la producción de antibióticos naturales. Los suplementos de vitamina D puede desempeñar un papel positivo en el apoyo y la mejora de la salud periodontal en adultos mayores y mujeres embarazadas. Ante la presencia de signos de algún tipo de enfermedad periodontal, se debe acudir con un periodontólogo o periodoncista, quién es el especialista en Periodontología, ciencia médica para prevenir, tratar y controlar las enfermedades periodontal.
Las enfermedades periodontales y el riesgo de cáncer:
Un estudio llevado a cabo por investigadores de la Facultad de Salud Pública de Harvard, la Universidad de San Juan y el Instituto Oncológico Dana-Farber informó que los varones que han desarrollado enfermedad periodontal podrían tener un mayor riesgo de desarrollar cáncer pancreático.
El estudio evaluó el estado de salud de más de 51,000 varones profesionistas de entre 40 y 75 años de edad. Se encontró, después de un período de seguimiento de 16 años entre 1986 y 2002, que un total de 216 hombres de ese grupo habían desarrollado cáncer pancreático. Después de considerar la edad, los antecedentes de tabaquismo, diabetes, obesidad, dieta y otras variables potenciales, los investigadores concluyeron que los varones con antecedentes de enfermedad periodontal eran 63 por ciento más propensos a desarrollar cáncer pancreático, en comparación con los varones que no presentaban antecedentes de enfermedad periodontal.
A pesar de que el estudio proporciona una asociación estadística a largo plazo entre la enfermedad periodontal y el cáncer pancreático, no pudo determinarse una relación causa-efecto definitiva entre los dos padecimientos.
Principales enfermedades periodontales:
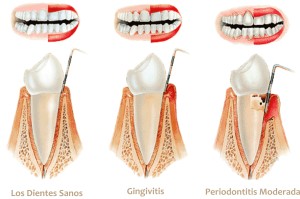
Gingivitis:
La gingivitis es la inflamación de las encias. La causa más frecuente es la presencia continua de un exceso de placa bacteriana sobre la misma. Los signos mas comunes de su presencia son: enrojecimiento, hinchazón y sangrado de las encías. La gingivitis es una enfermedad reversible y evitable si se aplica una correcta higiene bucal.
El cambio cualitativo y cuantitativo de la concentración bacteriana se produce en poco tiempo, es progresivo y afecta significativamente a los componentes del compartimiento superior. El tejido conectivo de la encía se destruye progresivamente y su lugar es ocupado por un infiltrado inflamatorio formado por leucocitos polimorfonucleares y células plasmáticas. El epitelio de inserción sufre cambios morfológicos importantes pero se mantiene unido a la superficie del esmalte. Las fibras supracrestales están parcialmente destruidas pero el límite apical se conserva íntegro. Todos estos cambios se manifiestan clínicamente como una gingivitis.
La gingivitis no tratada provocará que la inflamación se extienda hacia la profundidad del periodonto dañando la inserción epitelial, el ligamento periodontal y el hueso alveolar. La periodontitis es la forma más grave y destructiva de esta enfermedad. A medida que la reacción tisular se hace más profunda, se produce un surco gingival, más acusado por migración apical de la inserción epitelial, aumentando el tamaño de la encía y convirtiéndose en un auténtico saco, la bolsa gingival. Una vez formada la bolsa periodontal, al paciente le resulta muy difícil eliminar el cúmulo de agentes irritantes. Conforme avanza el estado inflamatorio, al llegar al hueso alveolar se estimulan los osteoclastos y comienzan a realizar su función, iniciándose la pérdida de la altura ósea. El trauma oclusal y la inflamación aceleran la reabsorción ósea hasta que supera de manera clara a la formación del hueso por parte de los osteoblastos. Las piezas dentales pierden su inserción en el hueso comportando una hipermovilidad de las mismas y su pérdida posterior.
Periodontitis:
La periodontitis es una patología inflamatoria de origen infeccioso que destruye el periodonto de inserción (hueso alveolar, cemento radicular y ligamento periodontal), lo que puede finalizar con la pérdida de los dientes afectados. Todas las periodontitis provienen de una gingivitis, pero no todas las gingivitis terminan en periodontitis. Dicho de otro modo una vez establecida la gingivitis puede mantenerse como tal durante días, meses o años. Si se trata, la sintomatología desaparece y se restablecen perfectamente las condiciones que existían antes de la enfermedad sin dejar secuelas. Si no se da el adecuado tratamiento puede transformarse en periodontitis, ya que la gingivitis no se cura espontáneamente.
Factores de riesgo:
Se ha determinado que los factores de riesgo más frecuentes de la enfermedad periodontal son:
Predisposición genética.
Microorganismos patógenos.
Medio propicio y hábitos como tabaquismo.
Son predictores de riesgo:
El consumo frecuente de alimentos ricos en azúcares (glúcidos) o (carbohidratos) favorece la adhesión microbiana y una fermentación con producción ácida y la continua carga de toxinas bacterianas.
La ausencia o mala técnica del (higiene oral) produce acúmulo bacteriano y formación de un biofilm microbiano, por lo que se recomienda el uso adecuado de un cepillado dental, la limpieza interdental y el uso de colutorios con agentes antisépticos.
Tabaquismo crónico, estrés y alimentación deficiente.
La falta de un control odontológico periódico.
